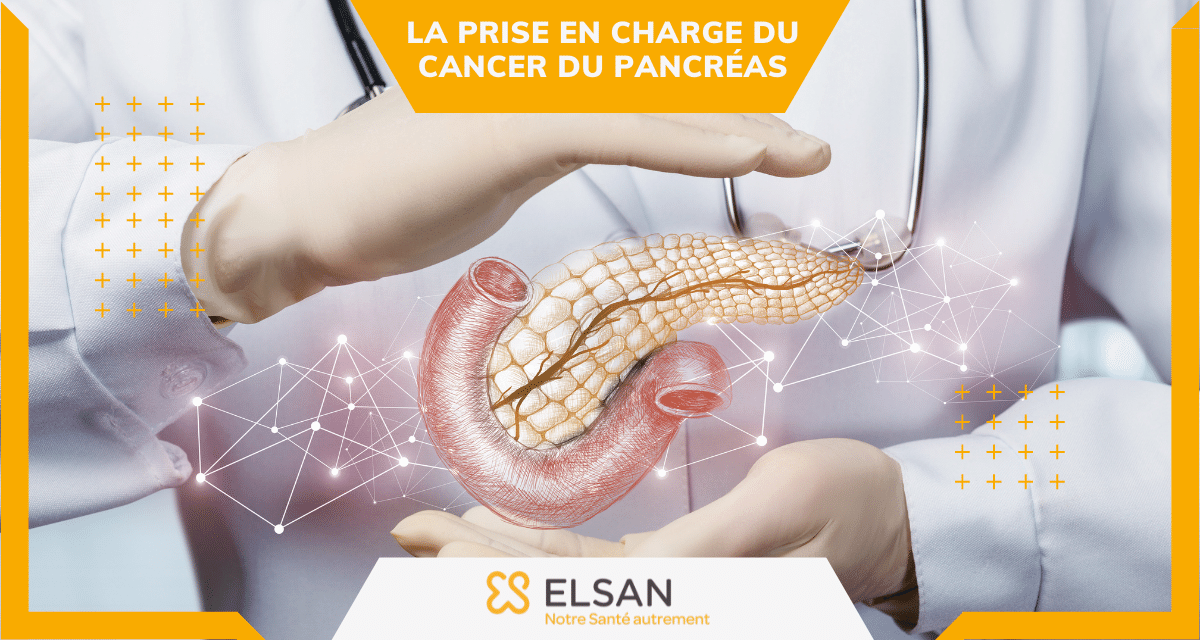
Le cancer du pancréas est une pathologie plutôt rare, mais dont l’incidence est en constante augmentation en France.
Il s’agit d’un cancer agressif, qui exige une prise en charge précoce et tout aussi agressive. Cette dernière consiste habituellement en une association entre une chirurgie oncologique, une chimiothérapie et/ou une radiothérapie. Toutefois, le protocole de traitement de chaque patient est toujours strictement personnalisé au regard de son profil, de ses volontés et des caractéristiques de sa maladie.
Facteurs de risque et prévention
Le cancer du pancréas, bien que relativement rare, présente une multitude de facteurs de risque identifiés, qui contribuent à l’émergence et au développement de cette pathologie agressive. Parmi les facteurs environnementaux, le tabagisme est reconnu comme le principal facteur modifiable, multipliant par deux à trois le risque de survenue d’un cancer pancréatique. La consommation excessive d’alcool, notamment lorsqu’elle s’accompagne de pancréatite chronique, est également un facteur aggravant qui favorise l’apparition de lésions précancéreuses.
L’alimentation joue un rôle non négligeable : une consommation élevée de viandes rouges, de viandes transformées et de graisses saturées semble augmenter le risque, un facteur également documenté dans le cancer colorectal, probablement via des mécanismes pro-inflammatoires et oxydatifs. Par ailleurs, plusieurs études ont établi un lien entre le diabète de type 2 et le cancer du pancréas, ce qui pourrait s’expliquer tant par des perturbations métaboliques que par des altérations inflammatoires du tissu pancréatique.
D’autres facteurs non modifiables incluent les antécédents familiaux de cancer pancréatique, qui suggèrent une prédisposition génétique, ainsi que l’âge avancé, la majorité des diagnostics étant posés après 65 ans. Enfin, une légère prédominance masculine est observée, sans explication complète, qui pourrait refléter des différences d’exposition à certains facteurs de risque ou des variations hormonales.
La compréhension approfondie de ces facteurs de risque est cruciale pour la mise en œuvre de stratégies de prévention ciblées, le conseil aux patients à risque et le développement de programmes de dépistage précoce, éléments clés pour améliorer le pronostic souvent défavorable du cancer du pancréas.
Facteurs de risque et prévention
Le cancer du pancréas, bien que relativement rare, présente une multitude de facteurs de risque identifiés, qui contribuent à l’émergence et au développement de cette pathologie agressive. Parmi les facteurs environnementaux, le tabagisme est reconnu comme le principal facteur modifiable, multipliant par deux à trois le risque de survenue d’un cancer pancréatique. La consommation excessive d’alcool, notamment lorsqu’elle s’accompagne de pancréatite chronique, est également un facteur aggravant qui favorise l’apparition de lésions précancéreuses.
L’alimentation joue un rôle non négligeable : une consommation élevée de viandes rouges, de viandes transformées et de graisses saturées semble augmenter le risque, probablement via des mécanismes pro-inflammatoires et oxydatifs. Par ailleurs, plusieurs études ont établi un lien entre le diabète de type 2 et le cancer du pancréas, ce qui pourrait s’expliquer tant par des perturbations métaboliques que par des altérations inflammatoires du tissu pancréatique.
D’autres facteurs non modifiables incluent les antécédents familiaux de cancer pancréatique, qui suggèrent une prédisposition génétique, ainsi que l’âge avancé, la majorité des diagnostics étant posés après 65 ans. Enfin, une légère prédominance masculine est observée, sans explication complète, qui pourrait refléter des différences d’exposition à certains facteurs de risque ou des variations hormonales.
La compréhension approfondie de ces facteurs de risque est cruciale pour la mise en œuvre de stratégies de prévention ciblées, le conseil aux patients à risque et le développement de programmes de dépistage précoce, éléments clés pour améliorer le pronostic souvent défavorable du cancer du pancréas.
Le cancer du pancréas, qu’est-ce que c’est ?
Le cancer du pancréas est une tumeur maligne, c’est-à-dire un amas de cellules malades qui se mettent à proliférer de manière anarchique. Chaque tumeur cancéreuse est caractérisée en fonction des cellules d’origine à partir desquelles elle se développe.
Le cancer du pancréas est généralement un adénocarcinome glandulaire, un cancer des cellules de l’épithélium glandulaire. Le pancréas est un organe vital appartenant à la fois au système digestif et hormonal. Il est responsable de la production du suc pancréatique et d’hormones tel que l’insuline.
Le cancer du pancréas est relativement rare, et représente moins de 2% de tous les cancers diagnostiqués chaque année en France. C’est une pathologie que l’on rencontre préférentiellement chez les personnes âgées (73 ans en moyenne), et dont l’incidence est légèrement plus élevée chez la femme.
Les symptômes du cancer du pancréas en vidéo
Diagnostic du cancer du pancréas
Le diagnostic du cancer du pancréas est souvent tardif, car la maladie tend à progresser silencieusement jusqu’à un stade très avancé, ce qui explique le mauvais pronostic associé à cette maladie.
Les symptômes possibles incluent une perte d'appétit, une perte de poids, des troubles digestifs et des douleurs abdominales — des signes que l'on retrouve aussi dans le cancer de l'estomac. Aux derniers stades de la maladie, de la fièvre et un affaiblissement général ou un ictère peuvent se manifester. Ces symptômes demeurant généraux, et pouvant être liés à un vaste panel de maladies différentes, il convient de procéder à des examens complémentaires pour poser un diagnostic de cancer du pancréas.
Un scanner de l’abdomen est couramment effectué pour diagnostiquer une tumeur du pancréas et en apprendre davantage sur ses caractéristiques, son stade et son grade. D’autres examens d’imagerie médicale, comme l’échographie ou l’echoendoscopie, peuvent être pratiqués pour affiner le diagnostic ou rechercher d’autres lésions (métastases). Une fois la tumeur localisée, une biopsie permet d’en prélever un fragment, afin de procéder à un examen anatomopathologique.
Cet examen permet de définir le stade et le grade du cancer, et d’évaluer sa potentielle sensibilité aux traitements existants pour déterminer quel sera le protocole thérapeutique le plus efficace.
Parcours diagnostique du cancer du pancréas
| Étape | Examen | Objectif |
|---|---|---|
| 1 | Échographie abdominale | Détection initiale d'anomalies |
| 2 | Scanner abdominal avec injection | Taille, siège, envahissement vasculaire |
| 3 | IRM pancréatique | Analyse fine des canaux biliaires/pancréatiques |
| 4 | Échoendoscopie | Visualisation rapprochée + biopsie guidée |
| 5 | Biopsie pancréatique | Confirmation histologique du diagnostic |
| 6 | Examen anatomopathologique | Stade, grade et marqueurs moléculaires |
Examens complémentaires pour le diagnostic du cancer du pancréas
Le diagnostic précis du cancer du pancréas repose sur un ensemble d’examens d’imagerie et d’investigations invasives destinés à caractériser la tumeur, son extension locale et à distance, ainsi qu’à guider la stratégie thérapeutique.
Le scanner abdominal est l’examen de référence initial. Il permet d’évaluer la taille de la masse tumorale, son siège exact, l’envahissement vasculaire, ainsi que la présence éventuelle de métastases hépatiques ou ganglionnaires. Le scanner utilise des coupes fines avec injection de produit de contraste pour une meilleure visualisation des structures anatomiques.
L’imagerie par résonance magnétique (IRM), notamment avec des séquences spécifiques du pancréas et des voies biliaires, offre une résolution tissulaire fine et permet de mieux analyser les rapports tumoraux avec les canaux pancréatiques et biliaires.
L’échographie abdominale est souvent utilisée en première intention pour détecter des anomalies mais présente des limites dans la visualisation du pancréas selon la morphologie et l’obésité du patient. Elle est complétée par l’échoendoscopie, examen endoscopique couplé à une sonde à ultrasons insérée dans le duodénum, qui offre une visualisation rapprochée des canaux pancréatiques et des structures environnantes. Cette technique permet également de réaliser des ponctions biopsiques dirigées avec une aiguille fine, ce qui facilite la confirmation histologique du diagnostic sans recours à une chirurgie exploratrice.
La biopsie pancréatique, guidée par l’échoendoscopie ou le scanner, consiste en un prélèvement tissulaire permettant un examen anatomopathologique. Celui-ci est indispensable pour définir le type histologique de la tumeur, son grade de différenciation et pour rechercher des marqueurs moléculaires spécifiques qui pourraient influencer le choix du traitement.
Ainsi, cette batterie d’examens permet de déterminer le stade clinique de la maladie (localisé, localement avancé, métastatique), son agressivité, et d’évaluer la sensibilité potentielle aux différentes modalités thérapeutiques, garantissant une prise en charge personnalisée optimale.
Traitement du cancer du pancréas
Le cancer du pancréas étant une maladie très agressive, son traitement se doit de l’être aussi : typiquement, les 3 armes thérapeutiques traditionnellement utilisées dans la lutte contre le cancer sont mobilisées:
- La chirurgie oncologique est le traitement de première intention du cancer du pancréas. Elle consiste à ôter la tumeur cancéreuse pour éviter, ou limiter, la propagation de la maladie.
- La chimiothérapie est fréquemment administrée à la suite de la chirurgie. Il s’agit d’un traitement médicamenteux systémique, qui vise à éliminer les cellules cancéreuses dont on soupçonne la présence dans l'organisme, mais qui sont impossibles à localiser et, de fait, à ôter chirurgicalement.
- La radiothérapie est couramment associée à la chimiothérapie pour détruire ou réduire les tumeurs cancéreuses.
Toutes ces thérapies peuvent être administrées en synergie ou séparément, et poursuivre un objectif curatif, c'est-à-dire rechercher une guérison complète ou durable, ou palliatif, c'est-à-dire rechercher à améliorer la qualité de vie du patient.
La séquence de ces traitements est généralement validée lors des réunions de concertation pluridisciplinaire (RCP) auxquels participent l’ensemble des acteurs de la prise en charge.
Organisation de la prise en charge et protocoles de chimiothérapie
La prise en charge du cancer du pancréas s’inscrit dans un cadre multidisciplinaire rigoureux, coordonné notamment par des centres spécialisés tels que l’Institut de radiothérapie et de radiochirurgie H. Hartmann. Cet institut de référence offre un service dédié assurant un suivi personnalisé et une coordination étroite entre chirurgiens, oncologues médicaux, radiothérapeutes, radiologues et équipes paramédicales.
La chimiothérapie de première intention pour le cancer du pancréas repose principalement sur le protocole de polychimiothérapie FOLFIRINOX, qui associe le 5-fluorouracile (5-FU), l’irinotécan et l’oxaliplatine. Ce traitement, réservé aux patients en bon état général, a démontré une meilleure efficacité comparée à la gemcitabine seule. La gemcitabine, un analogue nucléotidique, est désormais principalement utilisée en chimiothérapie de deuxième intention ou en association avec d’autres agents pour les patients ne pouvant pas bénéficier de FOLFIRINOX, en fonction du stade de la maladie et de la tolérance individuelle. L’adaptation des protocoles vise à optimiser la réponse thérapeutique tout en limitant les effets secondaires.
La prise en charge thérapeutique associe souvent plusieurs modalités — chirurgie, chimiothérapie, radiothérapie — administrées en synergie ou de manière séquentielle, selon un plan défini. L’objectif peut être curatif, visant à obtenir une rémission complète ou prolongée, ou palliatif, avec pour but principal d’améliorer la qualité de vie, de ralentir la progression tumorale et de contrôler les symptômes.
La planification et l’ajustement des traitements s’effectuent lors des réunions de concertation pluridisciplinaire (RCP), instances où les différents spécialistes analysent conjointement chaque dossier, garantissant une approche intégrée, adaptée et évolutive selon l’évolution clinique.
Organisation de la prise en charge et protocoles de chimiothérapie
La prise en charge du cancer du pancréas s’inscrit dans un cadre multidisciplinaire rigoureux, coordonné notamment par des centres spécialisés tels que l’Institut de radiothérapie et de radiochirurgie H. Hartmann. Cet institut de référence offre un service dédié assurant un suivi personnalisé et une coordination étroite entre chirurgiens, oncologues médicaux, radiothérapeutes, radiologues et équipes paramédicales.
La chimiothérapie de première intention pour le cancer du pancréas repose principalement sur le protocole de polychimiothérapie FOLFIRINOX, qui associe le 5-fluorouracile (5-FU), l’irinotécan et l’oxaliplatine. Ce traitement, réservé aux patients en bon état général, a démontré une meilleure efficacité comparée à la gemcitabine seule. La gemcitabine, un analogue nucléotidique, est désormais principalement utilisée en chimiothérapie de deuxième intention ou en association avec d’autres agents pour les patients ne pouvant pas bénéficier de FOLFIRINOX, en fonction du stade de la maladie et de la tolérance individuelle. L’adaptation des protocoles vise à optimiser la réponse thérapeutique tout en limitant les effets secondaires.
La prise en charge thérapeutique associe souvent plusieurs modalités — chirurgie, chimiothérapie, radiothérapie — administrées en synergie ou de manière séquentielle, selon un plan défini. L’objectif peut être curatif, visant à obtenir une rémission complète ou prolongée, ou palliatif, avec pour but principal d’améliorer la qualité de vie, de ralentir la progression tumorale et de contrôler les symptômes.
La planification et l’ajustement des traitements s’effectuent lors des réunions de concertation pluridisciplinaire (RCP), instances où les différents spécialistes analysent conjointement chaque dossier, garantissant une approche intégrée, adaptée et évolutive selon l’évolution clinique.
Radiothérapie du cancer du pancréas
La radiothérapie peut être administrée dans la prise en charge du cancer du pancréas, notamment pour réduire le volume de la tumeur, afin d’en faciliter l’exérèse chirurgicale, après un premier temps de chimiothérapie exclusive. Dans de rares situations, elle peut être proposée après une chirurgie pour réduire les risques de récidives locales. Elle est alors généralement associée à un traitement de chimiothérapie.
Ce traitement, d'une efficacité redoutable contre les tumeurs cancéreuses, consiste à irradier les cellules cancéreuses à l’aide de rayons ionisants. Les cellules cancéreuses sont ainsi partiellement ou complètement détruites et leur ADN est endommagé, ce qui ne leur permet pas de se réparer.
Dans le cadre du traitement du cancer du pancréas, on a, le plus souvent, recourt à la radiothérapie externe. Les rayons ionisants sont administrés depuis une source extérieure (un accélérateur de particules), et passent à travers la peau et les différents tissus pour atteindre la tumeur cancéreuse.
Il s’agit d’un procédé indolore et non abrasif, qui peut être administré chez presque tous les patients, même fragiles, sauf chez ceux ayant déjà reçu une radiothérapie de l’abdomen. Pour cause, si les irradiations sont très efficaces contre les cellules cancéreuses, elles peuvent altérer aussi les cellules saines, et ne peuvent donc pas être administrées au-delà d’un certain seuil.
Ce sont ces atteintes causées aux cellules saines qui sont à l’origine des effets secondaires de la radiothérapie que bien des patients appréhendent (principalement risque de nausées, vomissements, diarrhées et douleurs abdominales). Avec la précision toujours accrue des traitements de radiothérapie et la généralisation des soins de support, le temps de récupération après radiothérapie et les effets secondaires sont de mieux en mieux contrôlés.
Évolution et pronostic
Le cancer du pancréas est caractérisé par une évolution souvent rapide et insidieuse, marquée par un potentiel élevé d'extension locale et de métastases à distance. Les sites métastatiques les plus fréquents sont le foie, les ganglions lymphatiques régionaux, ainsi que le cancer du péritoine et parfois les poumons. Cette dissémination précoce est l'un des principaux facteurs expliquant la gravité de cette pathologie.
Le pronostic reste globalement défavorable, avec un taux de survie à 5 ans inférieur à 10 %, malgré les progrès récents en chirurgie, chimiothérapie et radiothérapie. Cependant, les avancées thérapeutiques, notamment l’amélioration des techniques chirurgicales, la personnalisation des protocoles chimiothérapeutiques (incluant des combinaisons plus efficaces) et les progrès en radiothérapie stéréotaxique et ciblée contribuent à une amélioration progressive des résultats cliniques.
Un diagnostic précoce et une prise en charge rapide et adaptée augmentent significativement les chances d’obtenir une rémission complète ou un contrôle prolongé de la maladie. De plus, la gestion multidisciplinaire et les soins de support sont essentiels pour optimiser la qualité de vie des patients tout au long du parcours thérapeutique.
La recherche continue également d’explorer de nouvelles approches, telles que l’immunothérapie et les traitements ciblés, qui pourraient modifier favorablement le pronostic à moyen terme.
Le cancer du pancréas est l’un des cancers les moins fréquents en France, mais il évolue rapidement, et il est donc essentiel de ne pas le négliger.
Pour bénéficier d’une prise en charge précoce et d’un meilleur pronostic, il est important de consulter un médecin dès les premiers symptômes de la maladie (troubles digestifs, perte d’appétit, etc.).